【无影灯下】血管出现堵塞,大意不得哦!
2025-04-17
“医生,我最近总是头晕,走路也变得不稳!”77岁的王某没想到,在浙江省人民医院毕节医院(以下简称“浙毕医院”)的一次颈动脉超声造影检查,竟发现自己颈动脉斑块已处于破裂边缘。
近日,浙毕医院通过全市首例颈动脉超声造影(CEUS)技术,成功为王某识别出“高危斑块”,并在黄金时间实施手术,顺利解除血管危机。
患者王某系毕节市大方县人,因持续头晕半年到当地医院就诊,初步判断为脑血管疾病。
王某有高血压病史20多年,但一直没有重视,服用降压药也是“三天打鱼两天晒网”。9年前曾因脑梗住院治疗,出院后仍未规律服药。此次症状加重后,王某家属十分紧张,为作进一步检查治疗,便将王某送到浙毕医院就诊。
浙江省人民医院第三批派驻专家、浙毕医院神经内科业务主任吴华东接诊患者后,为明确诊断,超声医学科主任杜佩在为王某做颈动脉超声造影检查过程中,发现患者左侧颈内动脉起始处的斑块已经导致了该处管腔的重度狭窄(90%),斑块还伴随着一个较大的溃疡形成,极大增加了患者发生脑血管事件的风险。
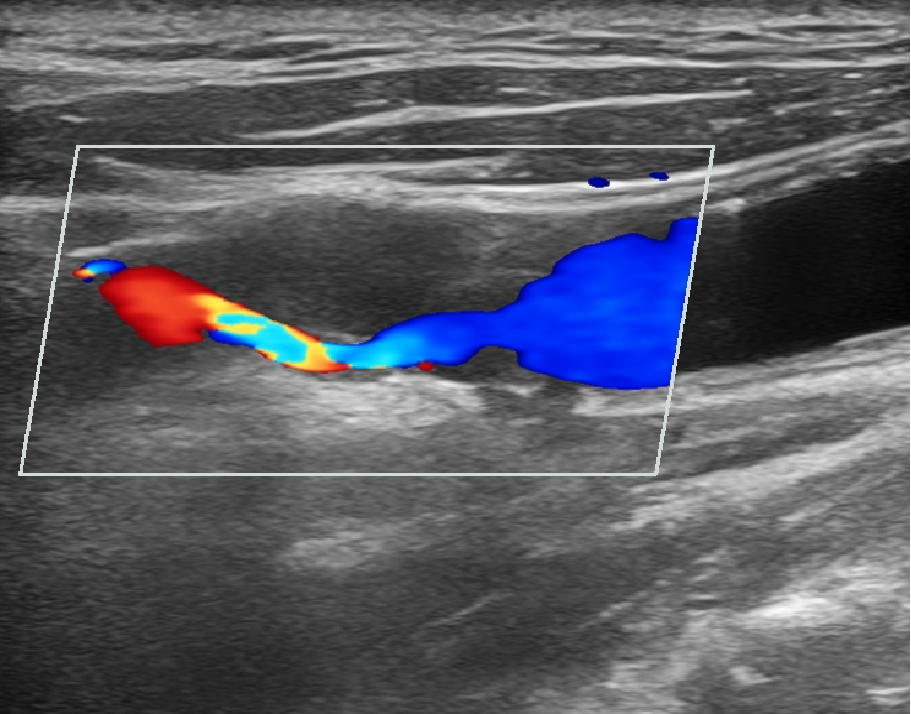
常规超声示:左侧颈内动脉斑块致管腔重度狭窄,未显示有明显溃疡
超声造影
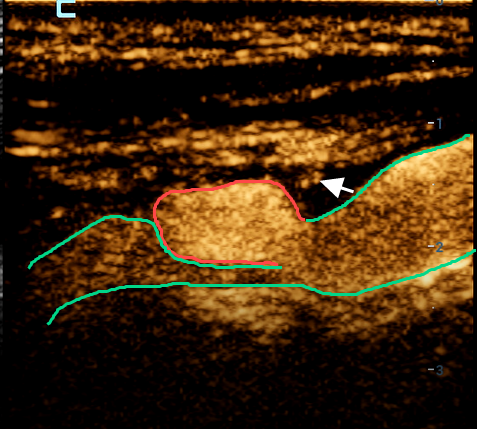
图片说明:绿色线条区域内为颈动脉管腔,局部重度狭窄,红色框内区域为斑块内较大溃疡,白色箭头为斑块内新生血管(提示为极不稳定斑块伴较大溃疡形成)
“检查发现患者不仅脑梗旧病复发,颈部血管还出现严重堵塞,若不及时干预,极可能因血管完全闭塞引发大面积脑梗死,导致瘫痪甚至危及生命。”结合颈动脉超声造影检查结果,吴华东作出判断。
经与患者及其家属沟通并征得同意后,吴华东决定为患者行“左侧颈内动脉支架置入术”。

脑血管造影显示左侧颈内动脉起始部重度狭窄伴溃疡斑块形成
术中,数字减影血管造影(DSA)检查结果与超声造影结果完全一致。吴华东通过血管造影精准定位狭窄部位,娴熟地将支架放置在狭窄部位,瞬间将狭窄血管从“羊肠小道”拓展为“康庄大道”,扩大了血管的内径,改善血流状况。

左侧颈内动脉支架置入术后复查造影显示左侧颈内动脉狭窄明显改善、支架内血流通畅、前向血流好。

左侧颈内动脉支架置入术后,复查超声:支架清晰可见
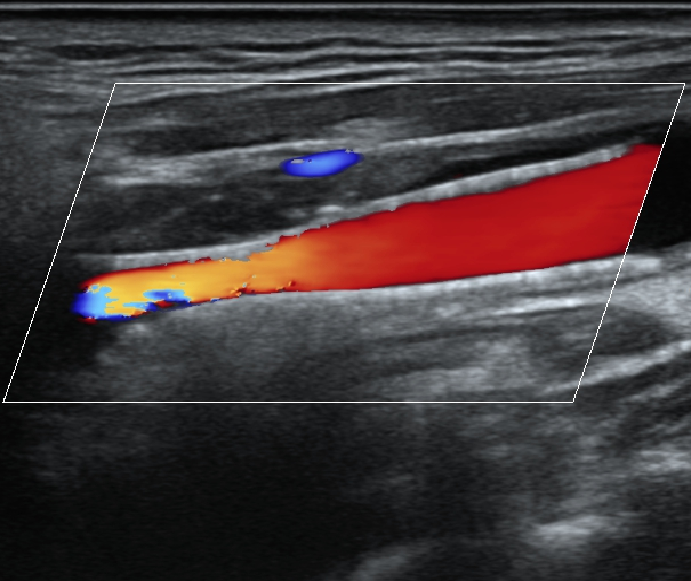
左侧颈内动脉支架置入术后,复查超声:支架内血流通畅
由于及时的医疗干预和治疗,术后患者未出现头晕,并于日前出院。
“颈动脉斑块破裂是脑梗死的重要诱因,普通超声只能看‘长相’,而超声造影能判断斑块‘脾气’。”杜佩表示,超声造影能早期发现高风险斑块,为是否需要手术干预提供关键依据。
新闻延长线:
什么是颈动脉超声造影?
颈动脉超声造影是在常规超声检查的基础上,通过肘静脉注射超声造影剂,不仅可以清晰显示颈动脉内——中膜厚度、斑块的大小和形态、易漏诊低回声斑块及准确评估管腔狭窄程度,还可以动态直观的显示斑块内血流灌注信息,及时发现新生血管,无创、定量地评价颈动脉斑块内部新生血管的情况,指导临床进行有效干预,从而预防心脑血管疾病的发生。另外对于颈动脉支架术后的病人,通过造影可以观察到是否有细小瘘口的存在以及是否存在术后的再狭窄,有助于术后随访和评估。该造影剂无辐射,无肝肾毒性,主要通过肺呼吸排出体外。
对颈动脉狭窄患者来说,颈动脉支架介入治疗是一种微创手术。手术时,医生通常会在大腿根部的股动脉或手腕部桡动脉进行穿刺,穿刺口仅为2-3毫米。
温馨提醒:
一、脑血管病有什么先兆?
1. 突发运动障碍:侧肢体麻木、无力,如突然拿不稳东西、走路不稳或跌倒;口角歪斜、流口水,或面部肌肉失控。
2. 语言或理解障碍: 说话含糊不清(如“大舌头”)、词不达意,或完全无法听懂他人讲话。
3. 视觉异常: 单眼或双眼突然视力模糊、黑矇,或视野缺损(如看东西重影、变形)。
4. 剧烈头痛或头晕: 突发剧烈头痛(尤其伴随恶心、呕吐),或与以往不同的持续性头晕,可能提示脑出血或血管痉挛。
5. 感觉异常:面部、舌部或肢体出现针刺感、麻木感,或一侧身体失去知觉。
6. 意识或精神状态变化 :突然昏昏欲睡、精神萎靡,或性格改变(如沉默寡言)。
7.易被忽视的“小中风”(TIA)信号:短暂性脑缺血发作(TIA)是脑血管病的强烈预警,症状通常在24小时内消失,但约1/3患者会在3个月内发展为中风。需警惕以下表现:
(1)短暂性单侧肢体无力:如突然拿不住筷子,几分钟后恢复;
(2)突发眩晕或平衡失调:感觉像“坐过山车”或踩棉花;
(3)一过性记忆障碍:忘记刚做过的事或常用物品位置。
二、那些人容易患脑血管病?
1.中老年人群:年龄增长是脑血管病的主要风险因素,尤其是60岁以上老年人。随着年龄增长,动脉粥样硬化程度加重,血管弹性下降,易引发脑缺血或出血。
2.遗传与家族史:家族中有脑血管病史的人群患病风险更高,可能与遗传性高血压、糖尿病或血管结构异常相关。
3.高血压患者:长期高血压会损伤血管壁,加速动脉硬化,显著增加脑出血和脑梗死的风险。
4.糖尿病患者: 高血糖会损害小血管内皮,导致微循环障碍,增加血栓形成风险。
5.高脂血症患者:低密度脂蛋白胆固醇(“坏胆固醇”)升高会促进动脉粥样硬化斑块形成,引发血管狭窄或堵塞。
6.心房颤动患者:房颤易导致心脏血栓脱落,随血流阻塞脑血管,引发脑梗死。
7.代谢综合征及罕见疾病:包括肥胖、高同型半胱氨酸血症、睡眠呼吸暂停综合征等,均会通过不同机制损伤血管。
8.不良生活习惯者:如长期吸烟、饮酒、久坐与缺乏运动、高盐高脂饮食、长期熬夜与压力过大等。
9.其他高危人群:绝经后女性、颈动脉狭窄患者、季节敏感人群等。
三、生活如何预防?
1.控制基础疾病:定期监测血压、血糖、血脂,遵医嘱规范用药。
2.改善生活方式:戒烟限酒、低盐低脂饮食、每周至少150分钟中等强度运动。
3.定期筛查:高危人群建议每年进行颈动脉超声、颅脑MRI等检查。
4.识别预警信号:如突发肢体麻木、语言障碍、剧烈头痛等,立即就医并遵循“FAST原则”。
总之,脑血管病的风险是多种因素共同作用的结果,早期干预可控因素(如基础病管理、生活习惯调整)能显著降低发病风险。若存在上述高危特征,建议结合医学检查与健康管理制定个性化预防方案。
·赵溶 供稿·
[审稿:陈 勇 核稿:周文波 责编:杜魏岑]